융모양막염
기사의 의료 전문가
최근 리뷰 : 04.07.2025
영어: 융모양막염 또는 양막 내 감염은 태반의 막과 융모막의 급성 염증으로, 일반적으로 막 파열에 따른 상행성 다균성 세균 감염으로 인해 발생합니다.융모양막염은 막이 손상되지 않은 상태에서도 발생할 수 있으며, 특히 여성의 70% 이상에서 하부 생식기에서 발견되는 우레아플라스마 및 마이코플라스마 호미니스와 같은 생식기 마이코플라스마에서 발생하는 것으로 보입니다.[ 1 ] 융모양막염이 리스테리아 모노사이토제네스에서 발생하는 것처럼 혈행성 전파를 동반하는 경우는 드뭅니다.[ 2 ] 특징적인 임상적 특징이 있는 경우 이 상태를 임상 융모양막염 또는 임상 양막 내 감염이라고 합니다. 임상적 융모양막염과 조직학적 융모양막염 사이에는 상당한 중복이 있지만, 후자는 태반의 현미경 검사에서 발견된 병리학적 소견을 기반으로 한 더 일반적인 진단으로, 여기에는 임상적으로 무증상(아임상) 융모양막염과 임상적 융모양막염이 포함됩니다.[ 3 ]
일반적으로 융모양막염의 정의는 주요 진단 기준에 따라 달라지는데, 이는 임상적(전형적인 임상 증상이 있는 경우), 미생물학적(적절하게 수집한 양수나 융모양막에서 미생물을 배양하는 경우), 조직병리학적(태반이나 융모양막을 검사할 때 감염이나 염증의 미세한 증거가 있는 경우)일 수 있습니다.
역학
융모양막염은 만삭 분만의 약 4%에서 발생하지만, 조산 및 조기 양막 파열에서 더 흔하게 나타납니다. 융모양막염 증상이 있는 여성을 대상으로 한 연구에서는 조직학적 융모양막염과 발열, 자궁 압통, 태변 흡인 증후군, 악취가 나는 질 분비물 과 같은 주요 임상 증상 사이에 강한 상관관계가 있음을 보여줍니다.[4 ][ 5 ] 혈관염을 동반한 조직학적 융모양막염은 조기 양막 파열 및 조산의 발생률이 더 높습니다.[ 6 ]
임신 21~24주에 분만하는 경우, 조직학적 융모양막염이 94% 이상의 사례에서 검출됩니다.[ 7 ] 조산의 융모양막염은 조산을 초래할 수 있습니다. 연구에 따르면 조산의 약 8~50%에서 태반 염증 또는 융모양막염이 검출될 수 있습니다.[ 8 ], [ 9 ] 임신 주수에서 융모양막염은 분만 및 장기간의 양막 파열 병력과 관련이 있을 가능성이 가장 높습니다.
원인 융모양막염
감염은 박테리아, 진균 또는 바이러스에 의해 발생할 수 있습니다.융모양막염의 박테리아는 지리적 위치와 인구에 따라 다를 수 있습니다.융모양막염에서 발견되는 일반적인 박테리아에는 B군 연쇄상구균, 마이코플라스마 뉴모니아 (30%), [ 10 ] 유레아플라스마 (47%), 가드네렐라 바기날리스 (25%), 대장균 (8%), 박테로이데스(30%)가 있습니다.[ 11]칸디다 종은조산 및 태아 예후 불량 으로 이어지는 융모양막염의 위험 요인으로 확인되었습니다.[ 12 ], [ 13 ]
연구에 따르면 성병에 걸린 청소년의 경우 트리코모나스증이융모양 막염 발생의 위험 요인입니다. 융모양막염은 임신 중 수직 감염의 위험 요인이지만, 산모 의 HIV 감염 여부는 융모양막염 발생의 위험 요인이 아닙니다. 유사한 위험 요인과 인구학적 특성을 가진 298명의 여성을 대상으로 한 한 연구에서는 두 그룹 모두 융모양막염 발생률이 높았습니다. 각 그룹에서 높은 발생률은 분만 중 질 검사 횟수와 밀접한 관련이 있었습니다.[ 14 ]
병인
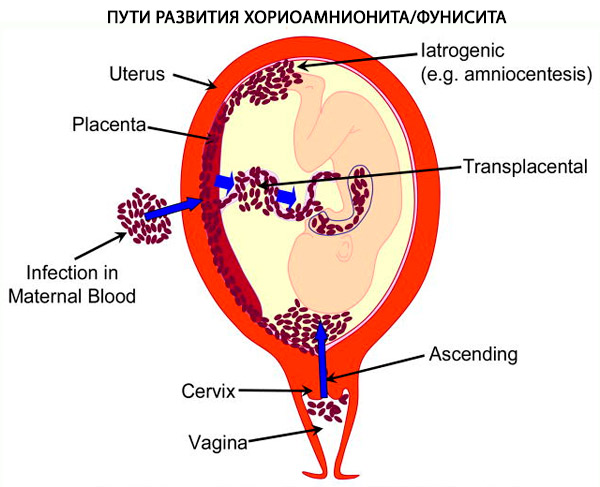
융모양막염은 하부 비뇨생식기에서 발생하여 양막강으로 이동하는 상행성 감염입니다. 감염은 대개 자궁경부와 질에서 시작됩니다. 태아에게 전파된 세균 및 바이러스 감염을 통한 수직 감염 사례가 보고되었습니다.
조직병리학
융모양막염은 경증에서 중증까지 다양한 염증 과정을 보이는 질환입니다. 정상 임신 여성의 태반에서도 염증과 일치하는 조직병리학적 소견이 나타날 수 있습니다.[ 15 ]
융모양막염에서는 양막이 정상으로 보이거나 감염 징후를 보일 수 있습니다. 양막은 투명하거나 탁할 수 있습니다. 조직학적 검사에서 탈락막에 호중구 침윤이 관찰되며, 더 심한 경우에는 미세농양이 관찰됩니다. 최근 연구에 따르면 양막강 내 호중구는 대부분 태아 유래인 것으로 나타났습니다. 극미숙아의 경우, 융모양막염 시 양막강에 모체와 태아의 호중구가 더 자주 존재합니다.[ 16 ]
조짐 융모양막염
융모양막염은 백혈구(WBC) 수치 증가, 자궁 압통, 복통, 악취, 질 분비물, 태아 및 산모의 빈맥을 동반한 발열성 질환으로 나타납니다. 임상적 융모양막염 진단에는 39°C(102.5°F) 이상 또는 38°C(102.5°F) 이상의 열이 30분 동안 지속되고, 임상 증상 중 하나가 나타나는 것이 포함됩니다. 융모양막염을 앓는 대부분의 여성은 진통을 겪거나 양막 파열을 경험합니다.
합병증 및 결과
융모양막염의 신생아 합병증으로는 조산, 뇌성마비, 미숙아 망막병증, 신경학적 결손,호흡곤란 증후군, 미숙아 기관지폐이형성증, 신생아 패혈증, 신생아 사망 등이 있습니다. 신생아 패혈증은 융모양막염의 합병증으로 의심되지만, 99% 이상의 경우에서 배양 검사가 음성입니다. 주산기 리스테리아증은 상당한 이환율과 관련이 있습니다. 현재 사용되는 항생제 요법으로는 융모양막염의 리스테리아증을 완전히 치료할 수 없을 수 있습니다.
융모양막염으로 인한 산모의 합병증으로는 심각한 골반 감염, 피하 상처 감염, 조산, 산후 출혈, 수술적 분만 및 산모 패혈증 등이 있습니다.
진단 융모양막염
누구에게 연락해야합니까?
치료 융모양막염
융모양막염 치료의 주요 방법은 항생제 치료입니다. 가장 흔한 항생제는 암피실린과 겐타마이신 입니다. 페니실린 알레르기가있는 여성의 경우, 다른 항생제로는 클린다마이신,세파졸린, 반코마이신이 있습니다. 분만 후, 현재 제왕절개술을 통해 1회 추가 투여하는 것이 권장되지만, 질식 분만 시에는 항생제를 추가 투여하지 않습니다. 임상 상태에 따라 광범위 항생제가 추가로 필요할 수 있습니다.[ 22 ]
출처
- Ohyama M, Itani Y, Yamanaka M, Goto A, Kato K, Ijiri R, Tanaka Y. 아급성 융모양막염을 중심으로 한 융모양막염 및 융모양막염의 재평가. Hum Pathol. 2002년 2월;33(2):183-90.
- Bennet L, Dhillon S, Lear CA, van den Heuij L, King V, Dean JM, Wassink G, Davidson JO, Gunn AJ. 조산아 뇌의 만성 염증 및 발달 장애. J Reprod Immunol. 2018년 2월;125:45-55.
- Miyano A, Miyamichi T, Nakayama M, Kitajima H, Shimizu A. 제대혈 내 염증 관련 단백질 수치에 따른 급성, 아급성 및 만성 융모양막염의 차이. Pediatr Dev Pathol. 1998년 11-12월;1(6):513-521.
- 김청이, 정이, 김은영, 김청이, 이정연, 황정현, 송원석, 이병세, 김익수, 김규식. 미숙아 중증 망막병증의 위험인자로서의 만성 태반 염증. J Pathol Transl Med. 2018년 9월;52(5):290-297.
- Palmsten K, Nelson KK, Laurent LC, Park S, Chambers CD, Parast MM. 무증상 및 임상적 융모양막염, 태아 혈관염 및 조산 위험: 코호트 연구. 태반. 2018년 7월;67:54-60.
- Bierstone D, Wagenaar N, Gano DL, Guo T, Georgio G, Groenendaal F, de Vries LS, Varghese J, Glass HC, Chung C, Terry J, Rijpert M, Grunau RE, Synnes A, Barkovich AJ, Ferriero DM, Benders M, Chau V, Miller SP. 조산아에서 조직학적 융모양막염과 주산기 뇌 손상 및 초기 소아 신경발달 결과의 연관성. JAMA Pediatr. 2018년 6월 1일;172(6):534-541.
- Garcia-Flores V, Romero R, Miller D, Xu Y, Done B, Veerapaneni C, Leng Y, Arenas-Hernandez M, Khan N, Panaitescu B, Hassan SS, Alvarez-Salas LM, Gomez-Lopez N. 염증 유발 임신 및 신생아 예후는 면역 조절 펩타이드인 Exendin-4를 통해 개선될 수 있다. Front Immunol. 2018;9:1291.
- Huber BM, Meyer Sauteur PM, Unger WWJ, Hasters P, Eugster MR, Brandt S, Bloemberg GV, Natalucci G, Berger C. 마이코플라스마 폐렴균 감염의 수직 전파. 신생아학. 2018;114(4):332-336.
- Rivasi F, Gasser B, Bagni A, Ficarra G, Negro RM, Philippe E. 태반 칸디다증: 4건의 사례 보고(1건은 융모염 포함). APMIS. 1998년 12월;106(12):1165-9.
- Maki Y, Fujisaki M, Sato Y, Sameshima H. 칸디다 융모양막염은 조산 및 태아-신생아 예후에 악영향을 미칩니다. Infect Dis Obstet Gynecol. 2017;2017:9060138.
- Newman T, Cafardi JM, Warshak CR. 산후 인간면역결핍바이러스(HIV) 관련 폐동맥 고혈압. 산부인과학회지. 2015년 1월;125(1):193-195.
- Suzuki S. 임상적 융모양막염과 만삭 시 조직학적 융모양막염의 연관성. J Neonatal Perinatal Med. 2019;12(1):37-40.
- 김병규, 오승연, 김정수. 태변흡인증후군의 태반병변. J Pathol Transl Med. 2017년 9월;51(5):488-498.
- Kim CJ, Romero R, Chaemsaithong P, Chaiyasit N, Yoon BH, Kim YM. 급성 융모양막염 및 융모양막염: 정의, 병리학적 특징 및 임상적 의의. Am J Obstet Gynecol. 2015년 10월;213(4 Suppl):S29-52.
- Perkins RP, Zhou SM, Butler C, Skipper BJ. 다양한 재태 연령의 임신에서 나타나는 조직학적 융모양막염: 조기 양막 파열의 의미. 산부인과학회지. 1987년 12월;70(6):856-60.
- Conti N, Torricelli M, Voltolini C, Vannuccini S, Clifton VL, Bloise E, Petraglia F. 용어 조직학적 융모막염: 이질적인 상태. Eur J Obstet Gynecol Reprod Biol. 2015년 5월;188:34-8.
- Romero R, Kim YM, Pacora P, Kim CJ, Benshalom-Tirosh N, Jaiman S, Bhatti G, Kim JS, Qureshi F, Jacques SM, Jung EJ, Yeo L, Panaitescu B, Maymon E, Hassan SS, Hsu CD, Erez O. 정상 예후를 보이는 임신에서 태반 조직학적 병변의 빈도 및 유형. J Perinat Med. 2018년 8월 28일;46(6):613-630.
- Gomez-Lopez N, Romero R, Xu Y, Leng Y, Garcia-Flores V, Miller D, Jacques SM, Hassan SS, Faro J, Alsamsam A, Alhousseini A, Gomez-Roberts H, Panaitescu B, Yeo L, Maymon E. 양수 내 감염 및/또는 태아 또는 기원 염증이 있는 여성의 양수 호중구가 있습니까? J Obstet Gynecol입니다. 2017년 12월;217(6):693.e1-693.e16.
- Musilova I, Pliskova L, Gerychova R, Janku P, Simetka O, Matlak P, Jacobsson B, Kacerovsky M. 조기 진통 전 양막 파열이 있는 여성의 경우, 모체 백혈구 수 검사만으로는 양막강 내 미생물 침입이나 양막 내 염증 여부를 확인할 수 없습니다. PLoS One. 2017;12(12):e0189394.
- Saghafi N, Pourali L, Ghazvini K, Maleki A, Ghavidel M, Karbalaeizadeh Babaki M. 조기 양막 파열 여성의 자궁경부 세균 집락화와 임신 결과: 코호트 연구. Int J Reprod Biomed. 2018년 5월;16(5):341-348.
- 위원회 의견 번호 712: 양막내 감염의 분만 중 관리. 산부인과. 2017년 8월;130(2):e95-e101.
- Shanks AL, Mehra S, Gross G, Colvin R, Harper LM, Tuuli MG. 융모양막염 연구에서 산후 항생제의 치료 효용성. Am J Perinatol. 2016년 7월;33(8):732-7.
- Chi BH, Mudenda V, Levy J, Sinkala M, Goldenberg RL, Stringer JS. 급성 및 만성 융모양막염과 주산기 인간면역결핍바이러스-1 전파 위험. Am J Obstet Gynecol. 2006년 1월;194(1):174-81.
- Ocheke AN, Agaba PA, Imade GE, Silas OA, Ajetunmobi OI, Echejoh G, Ekere C, Sendht A, Bitrus J, Agaba EI, Sagay AS. 임신 중 융모양막염: HIV 양성 및 HIV 음성 산모의 비교 연구. Int J STD AIDS. 2016년 3월;27(4):296-304.


